GIST(消化管間質腫瘍)とは
GIST(ジスト)は、消化管間質腫瘍を示す英語gastrointestinal stromal tumorの略称です。GISTは、胃や小腸(大腸、食道はまれ)など、消化管の壁にできる転移、再発を起こす悪性腫瘍の一種(肉腫)で、粘膜から発生する胃がんや大腸がんとは異なる性質を示します。
粘膜の下にできる腫瘍を粘膜下腫瘍といいます。GISTのほかに、粘膜下の腫瘤(こぶ、かたまり)の形状をとる病変としては、粘膜の下に広がる性質をもつ一部の胃がんのほか、筋肉・血管などの組織や、リンパ・脂肪細胞・内分泌細胞などの細胞からなる腫瘍性病変があります。また、炎症・のう腫(ふくろ状の腫瘍)などの非腫瘍性の病変もあります。粘膜下腫瘍のうちGISTは、消化管壁の筋肉の間にある神経叢に局在する「カハールの介在細胞」に分化する細胞から発生します。病変が大きくなっても自覚症状が少ない腫瘍ですが、腹痛や腫瘍からの出血による下血、貧血などの症状があらわれることがあります。切除することが可能な場合は、手術を行います。完全切除できたと思われる場合でも、手術を行った後に肝臓や腹膜への転移を起こすことがあります。
GISTの検査と診断
自覚症状は少ないのですが、下血や貧血、また腹部に腫瘤(腫れ)を触れることで発見されることもあります。内視鏡検査などで粘膜下腫瘍を指摘されることがきっかけで発見されることもあります。さまざまな画像検査や病理検査・病理診断などを組み合わせることによって検査が行われます。
胃X線検査(バリウム検査)
バリウムをのんで、X線で胃の形や粘膜(しわ)の状態を見ます。途中で発泡剤をのんで胃を膨らませます。検査中は「げっぷ」を我慢してください。
内視鏡検査
内視鏡で胃や大腸の内部を直接観察して、腫瘍が疑われる場所の状態を調べる検査です。胃がんなどと異なり、筋肉の層から発生する腫瘍であるため、表面の組織の一部を採って細胞の性質を詳しく調べる病理検査を行っても、腫瘍の組織が採取できず正しい診断ができない場合も少なくありません。超音波を発するプローブ(探触子)を使って、腫瘍内部の構造を調べる超音波内視鏡検査を行うこと、さらに超音波内視鏡下における穿せん刺生検を行うことで診断が可能な場合があります。
CT検査、MRI検査
CTはX線を、MRIは磁気を使った検査です。このCTやMRIによって体の内部を描き出し、腫瘍の位置と広がりを調べます。CTではヨード造影剤を用いますので、ヨードアレルギーのある人は医師に申し出てください。MRIではガドリニウムという造影剤が用いられますが、ぜんそくやアレルギー体質の人は副作用が起きる可能性が高くなりますので、医師に申し出てください。
病理検査・病理診断
内視鏡検査や超音波内視鏡検査を行ったとき、あるいは手術で腫瘍を切除したときに細胞や組織を採取します。これを顕微鏡で詳しく観察することで、腫瘍の性質を調べる検査を病理検査といい、専門の病理医によって行われます(病理診断)。細胞や組織の形態や、KIT(キット)という特徴的なたんぱく質の有無などを調べることで診断されます。 また、病理診断では、悪性度(組織標本上の単位視野あたりの核分裂像数[mitotic index])を調べることで、治療効果の予測や再発の危険性(再発リスク)の評価などがなされます。核分裂像数が大きいほど、がん細胞の増殖が速い=悪性度が高いと判断されます。保険適応のあるc-kit 遺伝子変異検査により、治療効果の予測や再発リスクに極めて有用な情報(例、エクソン11変異はイマチニブが効きやすい、術後の再発リスクが高いなど)を得ることができるため、実施することが推奨されます。
GISTの病期(ステージ)と転移リスク分類
病期とは、腫瘍の進行の程度を示す言葉で、英語をそのまま用いて「stage(ステージ)」という言葉が使われることがあります。
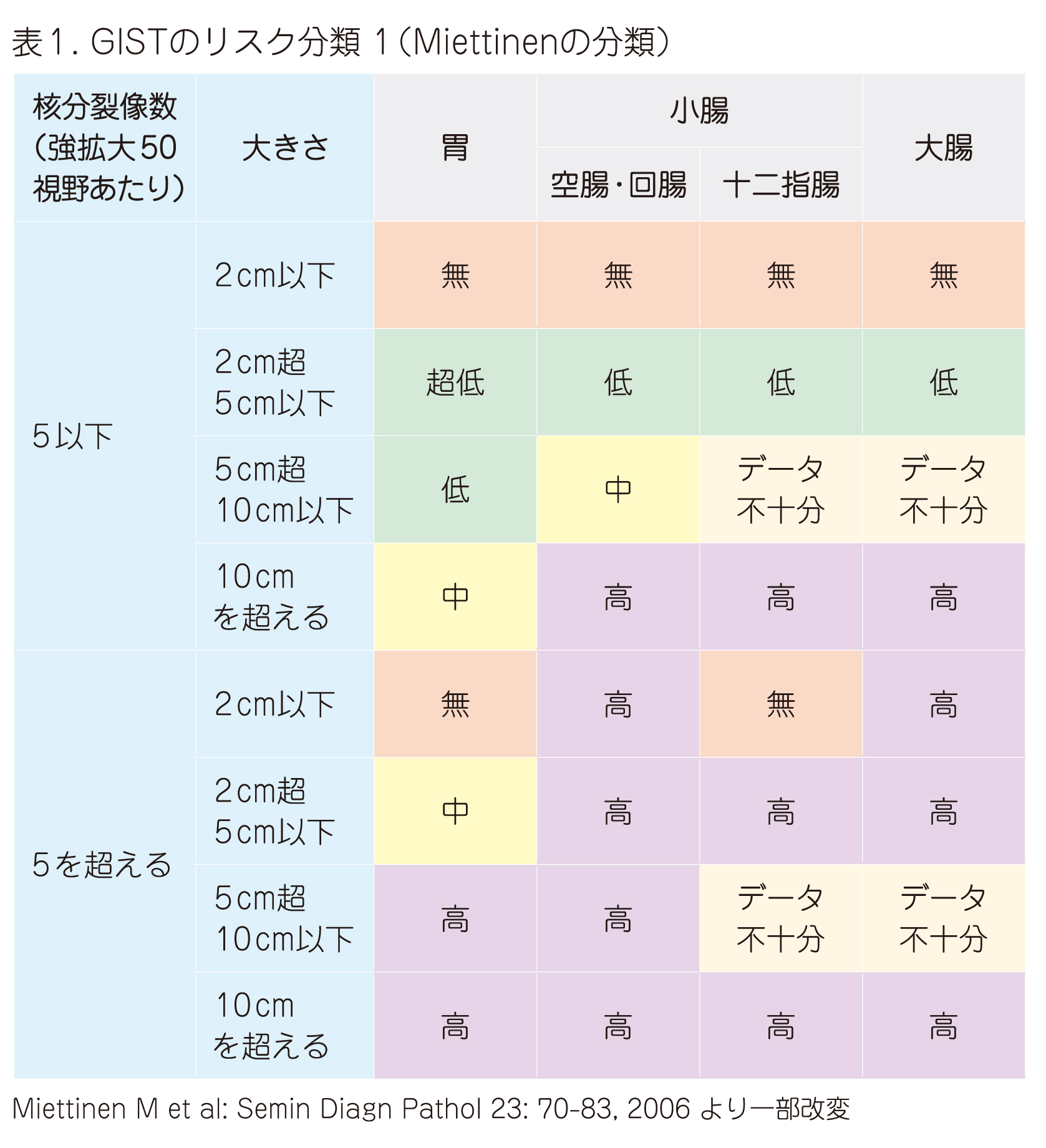
ただし、GISTの場合は、転移リスクを考慮した分類が重要とされています。胃や小腸など、発生する場所によって分類方法は異なりますが、腫瘍の大きさ、リンパ節や別の臓器への転移があるかどうかによって判断されます。病変の大きさと病理診断でわかる腫瘍細胞の性質(細胞が活発にふえているかどうか、など)から、転移のリスクについて評価されます。また、転移リスク評価によって治療方針が検討されることになります。

GISTの治療
GISTの治療は、病期と転移のリスク評価に基づいて決まります。次に示すものは、GISTの治療の流れを大まかに示した図です。治療方針について話し合う参考にしてください。
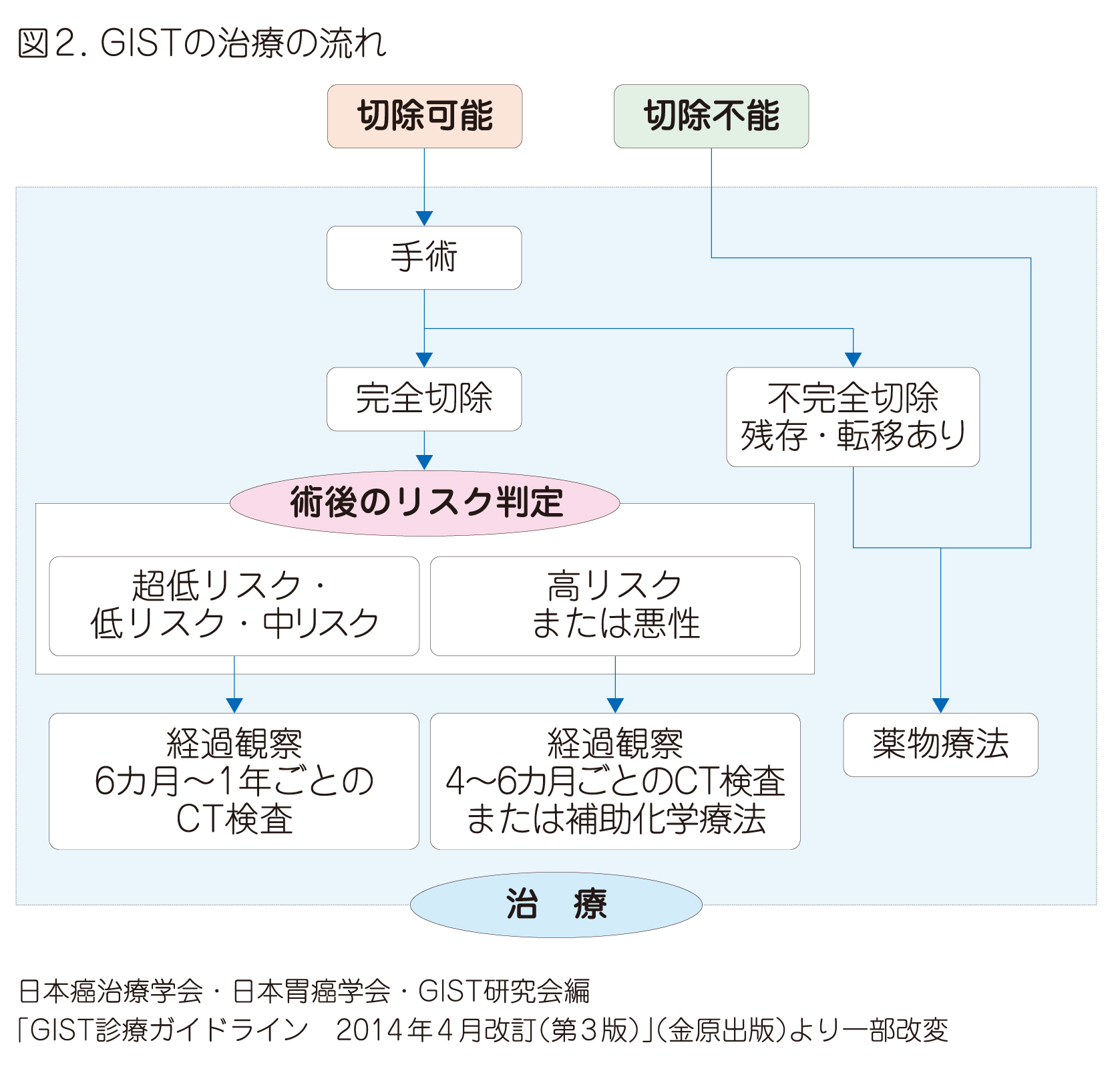
外科手術
初発のGISTでは、すべての病期において、手術(外科治療)がまず検討されます。遠隔転移(腫瘍が最初にできた部位から遠く離れた部位にたどり着き、そこでふえること)がなければ、腫瘍を周囲の組織を含めて完全に取りきるように切除します。GISTは周囲の組織を徐々に圧排しながら大きくなります。しかし、がん細胞が周囲の組織に侵入しやすい胃がんや大腸がんと比べ、GISTの腫瘍細胞が周囲の組織に浸潤する傾向は少なく、リンパ節への転移も非常にまれです。そのため、GISTの手術では、できるだけGISTができた臓器を残し、かつ、その機能を損ねないために、腫瘍から必要最低限の距離(一般には1cm程度)を確保した上で部分切除を行うことが多くあります。最近では、胃や小腸の5cm以下のより小さいGISTであれば、体に優しく、術後の回復が早いといわれる腹腔鏡下手術を行うことがあります。 手術後、切除した組織について顕微鏡検査(病理組織検査)を行い、腫瘍がGISTであったか、転移があったかなどをまず確認します。
GISTの場合は、以下を確認することが重要になります。
- 大きさは何cm(腫瘍径)だったか
- 悪性度(核分裂像数)はどの程度であったか
- 腫瘍ができた場所はどこか(食道、胃、小腸、大腸、その他)
- 腫瘍が破れて外にGIST細胞がこぼれていなかったか(腫瘍破裂)
これらの結果を考慮して、再発のリスクが高いと考えられた場合(高リスクと判定された場合や腫瘍破裂がある場合)には、肉眼的には腫瘍が完全に取りきれた場合でも、再発を予防する目的でイマチニブでの薬物療法を行います。
薬物療法
切除ができない場合や再発のリスクが高いと判断される場合は、分子標的薬を用いた薬物療法を行います。分子標的薬であるイマチニブは、延命効果が高いことが臨床試験の結果として報告され、手術不能な患者さん、または再発した患者さんの第一選択薬となっています。また、再発高リスク群の患者さんを対象とした手術後の補助療法の臨床試験結果から、術後に3年間内服した場合に無再発生存期間および生存期間が延長するということがわかりました。そのため、高リスク群および腫瘍破裂が認められる患者さんには、術後3年間のイマチニブによる薬物療法が推奨されています。再発した場合、あるいは初診時に転移がある場合や腫瘍が進行して手術ができないGISTに関しては、イマチニブを用いた薬物療法が行われます。また、イマチニブの効果が得られない患者さん、あるいは長期使用により耐性(治療による効果が弱まること)ができた場合には、同じく分子標的薬であるスニチニブが推奨されています。さらに、スニチニブの耐性によって効果が得られなくなった場合には、レゴラフェニブの投与が推奨されています。分子標的薬を用いた薬物療法においては、吐き気・嘔吐と、下痢、浮腫、発疹、筋肉痛、皮膚の変色(黄色になる)や手のひら、足の裏の発赤・腫れ・痛み、血圧上昇などが起こることがありますが、症状を和らげる薬を用いたり、薬の量を一時的に減らすことにより多くの患者さんでは治療を継続することが可能です。また、白血球や血小板の減少、貧血などが起こることもありますが、同様に注意して行います。そして、これらのほとんどが一時的なもので、治療が終了すると順次改善していきます。
その他の治療
GISTに対する放射線治療については、骨転移などの痛みを和らげたり取り除いたりする効果はありますが、腫瘍の進行を遅らせる効果は認められていません。イマチニブなどの内服中に、一部の腫瘍のみが増悪した肝臓への転移に対してラジオ波焼灼療法などが行われることがあります。
治療費について
GISTの治療に用いられるイマチニブなどは高額な薬剤ですが、高額療養費制度が適応されます。腫瘍の治療には、GISTの場合も含めて、さまざまな公的医療費補助制度があります。
経過観察について
治療を行った後の体調確認、治療効果の評価や再発の有無を調べるために定期的な通院が必要です。再発や転移の危険度が高いほど頻繁、かつ長期的に通院することになります。主に、超音波(エコー)検査やCT検査を行い、定期的に再発の有無を 確認します。
転移
転移とは、腫瘍細胞がリンパ液や血液の流れに乗って別の臓器に移動し、そこで成長することをいいます。また、腫瘍を手術で全部切除できたように見えても、その時点ですでに腫瘍細胞が別の臓器に移動している可能性があり、手術した時点では見つけられなくても、時間がたってから転移として見つかることがあります。 粘膜から発生する胃がんの場合、リンパ節転移が多く、早期のがんでも起こることがあります。一方、GIST における転移 は主に血液の流れを介する転移(血行性転移)であり、肝臓、次いで腹膜に多くみられます。しかし、リンパ節への転移の頻 度は低いことが特徴です。
再発
再発とは、治療により目に見える大きさの腫瘍がなくなった後、再び腫瘍が出現することをいいます。手術を行った場所のすぐ近くで再発が認められる場合と、肝臓や肺、骨などへ転移した状態で再発が認められる場合があります。再度手術できる場合もありますが、それほど多くはありません。切除できない場合には薬物療法が行われるのが一般的です。再発といってもそれぞれの患者さんでの状態は異なります。転移が生じている場合には治療方法も総合的に判断する必要があります。それぞれの患者さんの状況に応じて治療やその後のケアを決めていきます。
出典:国立がん研究センター
こちらの疾患に関して
疾患情報ページは多岐にわたる疾患についての情報を提供しておりますが、すべての病状について当院で診察・治療が可能とは限りません。情報をご覧になった上で、もし自身の症状と一致するものがあった場合や重篤な症状や急性の症状を感じている場合は、最寄りの医療機関へご連絡いただくようお願い申し上げます。
