肝細胞がんとは
肝細胞がんは、肝臓の細胞ががん化して悪性腫瘍になったものです。同じ肝臓にできたがんでも、肝臓の中を通る胆管ががん化したものは「肝内胆管がん(胆管細胞がん)」と呼ばれています。肝細胞がんと肝内胆管がんは、治療法が異なることから 区別されています。ここでは、肝細胞がんについて解説します。なお、一般的には「肝がん」というと「肝細胞がん」のことを指します。
肝細胞がんの症状
肝臓は「沈黙の臓器」と呼ばれ、炎症やがんがあっても初期には自覚症状がほとんどありません。医療機関での定期的な検診や、ほかの病気の検査のときなどに、たまたま肝細胞がんが発見されることも少なくありません。健康診断などで肝機能の異常や肝炎ウイルスの感染などを指摘された際には、受診するようにしましょう。肝細胞がんが進行した場合は、腹部のしこり・圧迫感、痛みなどを訴える人もいます。
肝細胞がんの発生要因
肝細胞がんの発生する主な要因は、B型肝炎ウイルスあるいはC型肝炎ウイルスの持続感染(長期間、体内にウイルスが留まる感染)です。肝炎ウイルスが体内に留まることによって、肝細胞の炎症と再生が長期にわたって繰り返され、それに伴い遺伝子の突然変異が積み重なり、がんになると考えられています。ウイルス感染以外の要因としては、多量飲酒、喫煙、食事性のアフラトキシン(カビから発生する毒素の一種)、肥満、糖尿病、男性であることなどが知られています。最近では、肝炎ウイルス感染を伴わない肝細胞がんが増加してきているという報告もあり、その主な要因として、脂肪肝が注目されています。
肝細胞がんの検査
肝細胞がんの検査は、超音波(エコー)検査や、CT検査、MRI検査の画像検査と、腫瘍マーカー検査を組み合わせて行います。また、肝細胞がんとその他のがん、悪性か良性かの区別をするために針生検を行います。治療方針の検討には、血液検査で肝機能を調べたり、肝硬変の程度を評価するために内視鏡検査を行うこともあります。
超音波(エコー)検査
体の表面にあてた器具から超音波を出し、臓器で反射した超音波の様子を画像化して観察する検査です。検査機器があれば外来でも簡便に行うことができます。がんの大きさや個数、がんと血管の位置、がんの広がり、肝臓の形や状態、腹水の有無を調べます。ただし、がんの場所によっては、検査が困難な場合や、皮下脂肪が厚い場合は、十分な検査ができないことがあります。患者さんの状態や、がんのある部位によっては、血管から造影剤を注射して検査を行うこともあります(造影超音波検査)。
CT検査、MRI検査
CT検査では、X線を使って体の内部を描き出し、治療前に、がんの性質や分布、転移や周囲の臓器への広がりを調べます。肝細胞がんを調べる場合は、造影剤を用いながらCT検査を行うのが一般的です。より詳しく調べるため、造影剤を注射したあと、何回かタイミングをずらして撮影することがあります。MRI検査は、磁気を使った検査です。必要に応じてCT検査と組み合わせて、あるいは単独で行います。MRI検査でも、造影剤を使用することがあります。
腫瘍マーカー検査
腫瘍マーカーとは、体のどこかにがんが潜んでいると異常高値を示す血液検査の項目で、がんの種類に応じて多くの種類があります。肝細胞がんで保険が適用される腫瘍マーカーは、AFP(アルファ・フェトプロテイン)やPIVKA-II(ピブカ・ツー)、AFP-L3分画(AFPレクチン分画)です。腫瘍が小さい場合の診断では、2種類以上の腫瘍マーカーを測定することが推奨されています。ただし、肝細胞がんでもこれらのマーカーがいずれも陰性のことがあります。また、がんではないが肝炎や肝硬変がある場合、あるいは肝細胞がん以外のがんがある場合で陽性になることもあるので、画像診断も同時に行います。
病期と治療の選択
治療方法は、がんの進行の程度や体の状態などから検討します。がんの進行の程度は、「病期(ステージ)」として分類します。病期は、ローマ数字を使って表記することが一般的です。
病期(ステージ)
肝細胞がんの病期は、がんの大きさ、個数、がんが肝臓内にとどまっているか、ほかの臓器まで広がっているか(転移)によって決まります。病期の分類にはいくつかの種類があり、多くの医師は、日本の「臨床・病理 原発性肝癌取扱い規約(日本肝癌研究会編)」(表1)、もしくは、国際的に使われている「TNM悪性腫瘍の分類(UICC)」(表2)を用いて説明をしています。 分類法によって、同じステージでも内容が異なることもあるため、注意が必要です。


肝障害度、Child-Pugh分類
治療法を選択する際は、肝臓の障害の程度(肝予備能:肝臓の機能がどのくらい保たれているか)も確認します。肝障害度は、肝機能の状態によって、A、B、Cの3段階に分けられます(表3)。また、肝硬変の程度を把握するために、ChildPugh(チャイルド・ピュー)分類が用いられることもあります(表4)。どちらの分類方法でも、AからCへと進むにつれて、肝障害の程度は強まります。


治療の選択
肝細胞がんの治療は、肝切除、ラジオ波焼灼療法(RFA)、肝動脈化学塞栓療法(TACE)が中心です。また、肝臓の状態やがんの進行具合によっては、分子標的薬による薬物療法や、肝移植、放射線治療を選択します。肝細胞がんの患者さんの多くは、がんと慢性肝疾患という2つの病気を抱えているため、がんの病期(ステージ)だけでなく、肝臓の障害の程度(Child-Pugh分類による評価)も考慮して治療方法を選択します。図2は、肝細胞がんに対する治療方法を示したものです。治療方針について話し合うときの参考にしてください。
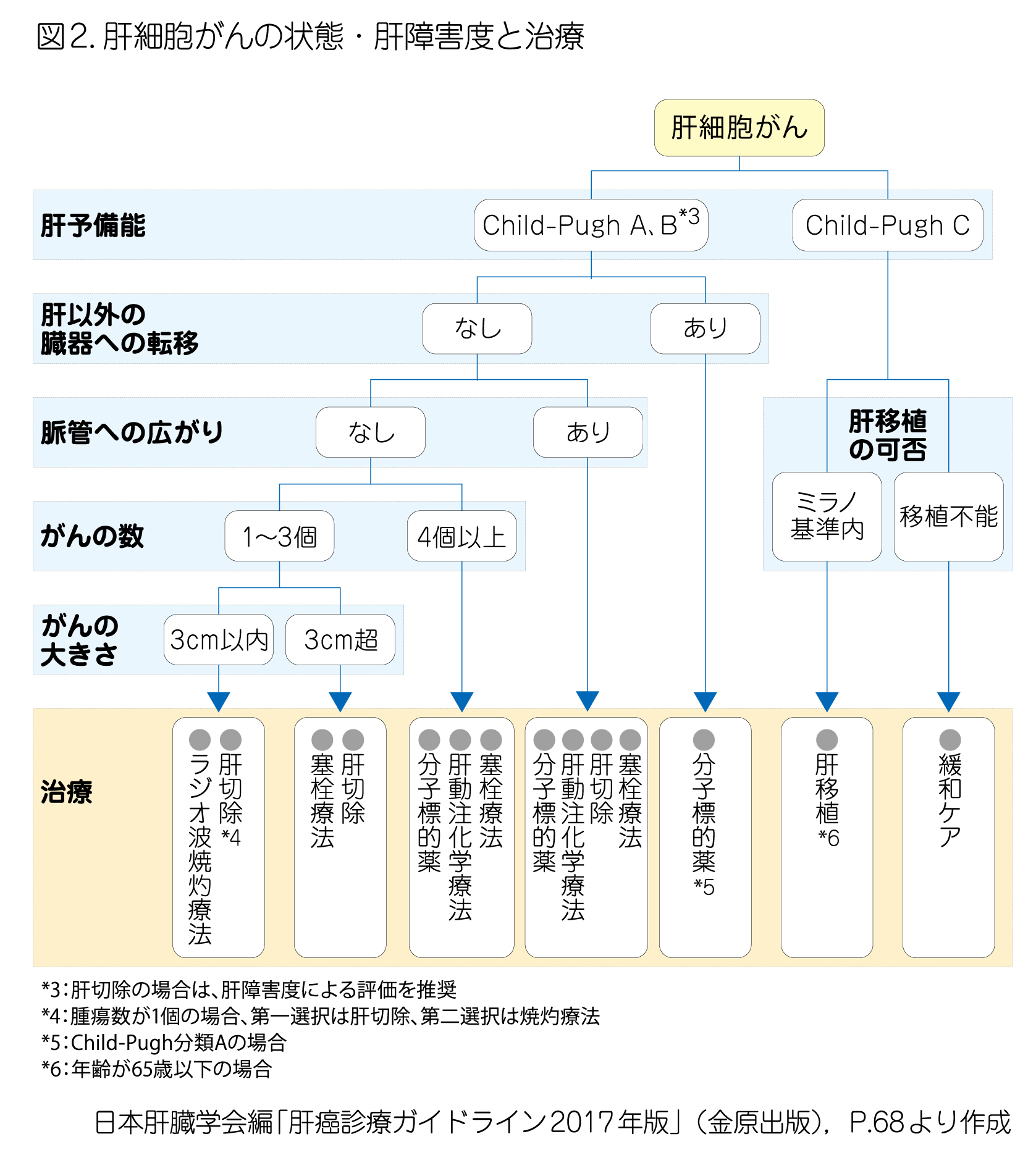
手術(外科治療)
手術を行うかどうかは、Child-Pugh分類がAまたはBで、肝障害度に基づく肝機能の評価がよい場合、切除後に肝臓の量をどれだけ残せるかによって判断します。また、肝硬変の程度がChild-Pugh分類Cでは肝移植が勧められています。
手術の種類
肝切除
がんとその周囲の肝臓の組織を手術によって取り除く治療です。多くは、がんが肝臓にとどまっており、3個以下の場合に行い ます。がんの大きさには特に制限はなく、10cmを超えるような巨大なものであっても、切除が可能な場合もあります。また、がんが門脈や静脈の血管、胆管へ広がっている場合でも、一部のがんでは肝切除を行うことがあります。ただし、腹水がある場合は、肝切除後に肝臓が機能しなくなる(肝不全)危険性が高く、通常は肝切除以外の治療を行います。切除の術式は、がんのある場所や肝機能に応じて、小さい範囲での切除から、複数の区域にわたる大きい範囲での切除までさまざまです。腹腔鏡手術は、がんのある場所や術式によっては可能ですが、実施できる状況は限られており、通常、多くは開腹での手術が行われています。肝切除後、通常1 ~ 2週間程度で退院できます。
肝移植
肝臓をすべて摘出して、ドナー(臓器提供者)からの肝臓を移植する治療法です。肝細胞がんに対する肝移植は、(a)脈管への広がり・肝臓以外への転移がない、(b)がんが1つなら5cm以下、(c)がんが複数なら3個以下で3cm以内、という基準(ミラノ基準)を満たす場合に行うことがあります。日本では、主に近親者から肝臓の一部を提供してもらう「生体肝移植」が行われています。
手術直後の様子
手術直後には、酸素マスク、痛み止めのための硬膜外麻酔カテーテルや、ドレーン(手術した場所から出る血液・体液を排出する管)、尿道バルーンカテーテル(尿をためる管)が体につけられています。これらは、体の状態が改善するにしたがって、徐々に外されていきます。ドレーンは、外せるようになるまで、通常、数週間から1カ月程度かかります。また、創きずの痛みは、数カ月程度で治まることがほとんどですが、痛みは和らげることができますので、我慢せず担当医や看護師に伝えましょう。
手術の合併症について
肝臓の切除面から胆汁が漏れる胆汁漏、出血、肝不全などが起こることがあります。胆汁漏はまれに再手術で治療することもありますが、通常は、ドレーンをつけたままにすることで症状が軽くなります。出血は輸血と再手術による止血が必要です。肝不全は、肝臓がまったく機能しない状態のことで、手術を考慮する時点で肝臓の機能に応じて十分な肝臓の量を残すようにしていますが、ごくまれに重篤な合併症である肝不全が起こることがあります。
穿刺局所療法
体の外から針を刺し、局所的に治療を行う方法で、手術に比べて体への負担の少ないことが特徴です。Child-Pugh分類のAまたはBのうち、がんの大きさが3cm以下、かつ、3個以下の場合に行われることがあります。肝細胞がんの穿刺局所療法として推奨されているのは、ラジオ波焼灼療法(RFA)です。
ラジオ波焼灼療法(RFA)
体の外から特殊な針をがんに直接刺し、通電してその針の先端部分に高熱を発生させることで、局所的にがんを焼いて死滅させる治療法です。治療の際は、腹部の局所での麻酔に加えて、焼灼で生じる痛みに対して鎮痛剤を使用したり、静脈からの麻酔を行います。焼灼時間は10 ~ 20分程度です。発熱、腹痛、出血、腸管損傷、肝機能障害などの合併症が起こることもあります。また、針を刺した場所に痛みややけどが起こることがあります。治療後は、数時間程度の安静が必要です。
その他の療法
従来からの穿刺局所療法として、経皮的エタノール注入(PEI)、経皮的マイクロ波凝固療法(PMCT)があります。
肝動脈化学塞栓療法、肝動脈塞栓療法、肝動注化学療法
CT画像で体の中を透かして見ながらカテーテルを入れて、標的となるがんの治療を行います。塞栓療法には、肝動脈化学塞栓療法(TACE)と肝動脈塞栓療法(TAE)があり、肝細胞がんではTACEが主流になりつつあります。Child-Pugh分類のAまたはBのうち、大きさが3cmを超えた2~3個のがん、もしくは、大きさに関わらず4個以上のがんがある場合に行われることがあります。がんの存在する範囲が広い場合は、治療を複数回に分けて行います。また、塞栓療法は、ほかの治療と併用して行われることがあります。
肝動脈化学塞栓療法(TACE)
がんに栄養を運んでいる血管を人工的にふさいで、がんを“兵糧攻め”にする治療法です。血管造影に用いたカテーテルの先端を肝動脈まで進め、細胞障害性抗がん剤(以下、抗がん剤)と、肝細胞がんに取り込まれやすい造影剤を混ぜて注入し、その後に塞栓物質を注入する治療法です。肝動脈を詰まらせることでがんへの血流を減らし、抗がん剤によりがん細胞の増殖を抑えます。
肝動脈塞栓療法(TAE)
肝動脈化学塞栓療法(TACE)と同様に、がんに栄養を運んでいる血管を人工的にふさいで、がんを“兵糧攻め”にする治療法です。肝動脈塞栓療法(TAE)では、血管造影に用いたカテーテルから塞栓物質のみを注入します。肝動脈を詰まらせることでがんへの血流を減らします。
肝動注化学療法(TAI)
血管造影に用いたカテーテルから抗がん剤のみを注入する治療法です。
副作用について
肝動脈化学塞栓療法(TACE)、肝動脈塞栓療法(TAE)、肝動注化学療法(TAI)の治療後に、発熱、吐き気、腹痛、食欲不振、肝機能障害、胸痛などの副作用が起こることがあります。副作用の程度は、がんの大きさ、広がり、塞栓した範囲、肝機能によりさまざまです。予想される副作用について、あらかじめ担当医から十分な説明を聞いておきましょう。また、治療後は、数時間から半日程度の安静が必要です。
薬物療法
肝細胞がんの薬物療法では、分子標的薬による治療(分子標的治療)が標準治療です。肝切除や肝移植、穿刺局所療法、肝動脈化学塞栓療法(TACE)が行えない進行性の肝細胞がんで、パフォーマンスステータスと肝臓の機能がともに良好な場合には、分子標的治療を行います。
分子標的治療
1次治療では、分子標的薬であるソラフェニブまたはレンバチニブを用います。ソラフェニブによる治療後にがんが進行してしまった場合、副作用などの問題がなくChild-Pugh分類のAに当てはまるときは、同じく分子標的薬である、レゴラフェニブを2次治療として用いることがあります。なお、レンバチニブを1次治療とした場合の2次治療については、まだ検討がなされている段階です。
副作用について
分子標的薬には、薬物ごとに固有の副作用があります。肝細胞がんの1次治療に用いられるソラフェニブでは、程度のごく軽い副作用も含めると、ほとんどの患者さんで何らかの副作用がみられます。よくある副作用は、手足の感覚が鈍くなったり過敏になったりする、手足の腫れや痛み、皮疹、皮膚の表面がはがれおちる、下痢、食欲不振、高血圧症、疲労、脱毛、悪心です。中には白血球などの血球が減少するなどの重篤な副作用が起こる場合もあるため、治療中に調子が悪くなった場合はすぐに担当医に相談しましょう。自己判断はせず、治療薬の減量や休薬は、担当医の指示に従ってください。
放射線治療
肝細胞がんの治療としては、まだ研究結果の蓄積が十分ではなく、標準治療としては確立されていません。骨に転移したとき の疼痛緩和や、脳への転移に対する治療、血管(門脈、静脈)に広がったがんに対する治療を目的に行われることがあります。
転移・再発
転移とは、がん細胞がリンパ液や血液の流れなどに乗って別の臓器に移動し、そこで成長することをいいます。また、再発とは、治療の効果によりがんがなくなったあと、再びがんが出現することをいいます。肝切除による治療後に再発する場合は、肝臓内での再発がほとんどです。初回再発の90%以上が肝臓内での再発といわれます。その要因としては、肝臓内の血管を介した肝内転移のほか、肝切除後の残存肝からの新しい肝細胞がんの発生が考えられています。
がんが肝臓以外の部位に転移している場合の治療の選択
肝臓以外の部位(肺、副腎、リンパ節、腹膜)に転移している場合
転移がみられる進行性の肝細胞がんに対しては、通常、分子標的薬による治療を行います。
脈管侵襲陽性の肝細胞がんの場合
脈管への広がりの程度によって、塞栓療法または肝切除を行います。それらの治療を選択することが難しい場合は、肝動注化学療法または分子標的薬による治療を行います。
骨に転移している場合
分子標的薬による治療や、必要に応じて、痛みの緩和を目的とした放射線治療を行います。
脳に転移している場合
分子標的薬による治療や、必要に応じて、脳への放射線治療を行います。
再発時の治療の選択
患者さんの状況や肝障害度に応じて、治療やその後のケアを決めていきます。
肝切除や局所療法による治療後に再発した場合
肝臓以外のほかの臓器への転移がない場合には、残っている肝臓の量や、肝機能を考慮した上で、手術を含めた治療の中から検討していきます。
肝移植後に再発した場合
がんの状態や再発した部位、患者さんの状態によって異なりますが、基本的には、通常の肝細胞がんに対する治療方針と同じです。具体的には、外科的に切除するか、切除が難しい場合は、ラジオ波焼灼療法や塞栓療法、分子標的薬による薬物療法が行われることがあります。
経過観察
治療後も定期的に通院し、体調の変化や再発の有無を確認します。 肝硬変と診断された方は、肝臓の別の場所に新しいがんが発生することがしばしばあり、注意が必要です。再発の危険度が高く、頻繁、かつ長期的な通院が必要となり、3 ~ 6カ月ごとに定期検査を実施します。定期検査では、肝機能や腫瘍マーカーを調べるための血液検査に加え、必要に応じて、超音波(エコー)検査や造影超音波検査、CT検査、MRI検査などの画像検査を行います。また、PET検査、骨シンチグラフィなどを行う場合もあります。自覚症状として、熱がなかなか下がらない、おなかが張って苦しい、息苦しい感じが続く、疲れやすい、足がむくむ、食欲がない、何となく足元がふらふらする、手指が震える、ぼうっとしたり眠りがちになったりする、などの症状が普段の状態と比べて強いとき、あるいは急にひどくなったときは、担当医に連絡して受診するようにしましょう。
出典:国立がん研究センター
